Боль и ее последствия для человека
В течение жизни каждый человек неоднократно сталкивается с болевыми ощущениями – все мы получали ссадины и ожоги, ставили синяки. Ощущения резко дискомфортные, однако зачастую они быстро забываются и человек возвращается к привычному ритму жизни, не фиксируясь на проблеме. В ряде ситуаций болевой синдром приобретает хроническое течение, усугубляясь со временем и проходит трансформацию от временного последствия полученной травмы до самостоятельной медицинской проблемы.
Для чего в человеке заложена способность ощущать боль?

В здоровом организме боль является физиологическим последствием повреждения тканей и, таким образом, выполняет жизненно важную функцию защиты. То есть, ощущая физический дискомфорт, человек воздерживается от определенных действий, например, не дотрагивается до горячих предметов, опасаясь получить ожог, или же наоборот, совершает какие-то действия для защиты организма – залечивает больной зуб, обрабатывает порез.
При этом, довольно часто боль сама по себе является заболеванием, например, если она возникает в ситуации отсутствия повреждения органов и систем, то есть, без видимой причины; в случае если степень выраженности неприятных ощущений не соответствует характеру повреждения, а иногда боль появляется уже после завершения процесса заживления. К патологическим видам боли относят и хроническую боль – когда болевой синдром присутствует 6 месяцев и дольше.
Согласно определению международной ассоциации по изучению боли, боль – это совокупность неприятного ощущения, эмоционального фона и мыслей по этому поводу, связанная с реальным повреждением тканей, а также это те ощущения, которые описываются человеком как боль и при этом не объяснимы нарушениями в работе организма. Исходя из этого определения следует, что боль вне зависимости от своей природы (органическая или психогенная) неотделима от эмоционального восприятия и мышления.
Именно вследствие такой тесной связи этих процессов психологические проблемы часто проявляют себя болевыми симптомами. В литературе широко описаны маскированные депрессии и соматизированные расстройства – психопатологические состояния, при которых эмоциональные нарушения буквально маскируются под физическое недомогание, соматическую болезнь. Например, психогенными (связанными со стрессом) бывают боли в мышцах, суставах, сердце, желудке, кишечнике, и любых других органах и тканях. Столкнувшись с похожими трудностями, человек проходит длительные и дорогостоящие обследования, получает неэффективное лечение до момента установки правильного диагноза.
Хроническая боль является серьезной, порой инвалидизирующей проблемой, существенно снижающей качество жизни человека.
Даже при наличии органической природы хронической боли, субъективно ощущаемая выраженность неприятных ощущений нередко превышает степень повреждения тканей. Хроническая боль напрямую ассоциирована со страданием: потеря свободы движения, социальная изоляция, проблемы в семье, восприятие себя как неполноценного члена общества. Хроническая боль всегда сопровождается симптомами тревоги и депрессии различной степени выраженности, нарушениями сна и раздражительностью.
По данным исследований распространенность вышеописанных состояний различается в зависимости от типа и локализации и, в отдельно взятых категориях, достигает 90%. Наиболее часто встречающимися являются головная боль напряжения, мышечная боль, боль с спине, дискомфорт в области сердца.
К предрасполагающими факторам для развития проблемы психогенной и хронической боли относятся повседневный стресс (трудности на работе, проблемы в семье), переутомление, повышенный общий уровень тревожности, определенные особенности мышления, например, катастрофизация и склонность к построению негативных предсказаний, наличие ранее перенесенных тревожных и/или депрессивных состояний, хронические нарушения сна, зависимость от психоактивных веществ.
МКБ-11 и DSM-5
В классификации болезней 10 пересмотра (МКБ-10) феномен психогенной боли находился в группе соматоформных расстройств, а критериями для постановки такого диагноза являлись (приведены только основные критерии):
- наличие боли в двух и более анатомических областях
- боль является основным клиническим симптомом и настолько сильно выражена, что требует вмешательства врача
- боль провоцирует существенный дистресс или влияет на социальную, профессиональную активности и другие важные сферы жизни
- психогенные факторы (стресс) влияют на начало, тяжесть и длительность боли
В современных классификациях болевые расстройства входят в группу под названием «расстройства, связанные с телесным ощущением и телесным дискомфортом», которые варьируют по степени тяжести и разделяются соответственно (легкая, умеренная или тяжелая) в зависимости от влияния на повседневную активность человека. Важно отметить, что теперь расстройство телесного дискомфорта (в т.ч. и болевое расстройство) определяется в соответствии с наличием важных «психологических» проявлений, таких как дистресс и чрезмерные мысли и поведение, связанные с ощущением дискомфорта, а не на основании отсутствия органической патологии (понятного медицинского объяснения для неприятных симптомов), как при соматоформных расстройствах в МКБ-10. В МКБ-11 введен новый диагноз, входящий в состав данной группы, – дисфория целостности восприятия собственного тела.
Иными словами, согласно МКБ-11, если человек испытывает головную боль, есть простая и понятная причина ее возникновения (например, цервикогенная ГБ – гипертонус мышц шеи), но эта боль занимает все мысли, влияет на работоспособность, негативно сказывается на общении с людьми, существенно ухудшает эмоциональная состояние, и вынуждает корректировать привычный образ жизни, то это повод для обращения к психотерапевту.
Как человек ощущает боль?
Восприятие боли происходит через довольно сложный механизм, который можно разделить на три этапа в соответствии с вовлеченными участками нервной системы. Первый – это афферентные (восходящие) периферические волокна, которые от тканей и органов поступают в спинной мозг. Примечательно, что в нашем теле нет рецепторов, которые специальным образом настроены на восприятие боли, нейроны на периферии воспринимают механическое, химическое и температурное воздействие, объединенных термином ноцицепция. В дальнейшем эти волокна заходят в спинной мозг, где происходит модуляция сигнала, его передача от одного нейрона к другому. На уровне спинного мозга возможна реализация феномена центральной сенситизации. Это происходит в ситуации, когда человек был подвержен какому-то интенсивному ноцицептивному воздействию достаточно длительное время и какое-то последующее время любой слабый стимул может восприниматься организмом как интенсивный и в результате также приводить к развитию болевого синдрома.
В контексте хронического болевого синдрома наиболее важный для рассмотрения участок – это головной мозг, поскольку именно на этом этапе формируется то ощущение, которое мы называем болью. Есть несколько ключевых структур, отвечающих за формирование боли, а именно, таламус, гипоталамус, первичная и вторичная соматосенсорная кора, островковая кора, передняя поясная кора, префронтальная кора.
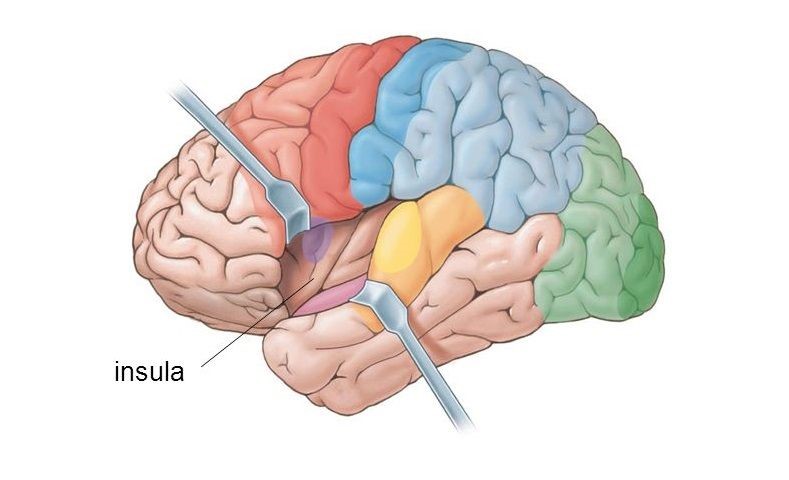
Помимо генерации болевых ощущений у этих зон есть масса других важных функций. Например, островковая доля головного мозга, помимо множества других функций, также участвует в регуляции эмоционального фона. К примеру, есть исследования показывающие активация этой доли в тех случаях, когда человек испытывает страх или отвращение. Также островковая доля является ведущей в отношение восприятия ощущений от внутренних органов, например, исследования с использованием функционального МРТ показали, что тахикардия, нехватка воздуха, спазмы в кишечнике сопровождались активацией островковой доли. Соответственно, знания о том, что одни и те же зоны отвечают за формирование и поддержание эмоционального фона и за восприятие ощущений в теле и внутренних органах помогают нам лучше понимать взаимосвязь между болью и тревожно-депрессивным синдромом.
Психогенная боль

Психогенная боль – это болевое расстройство, развитие которого связано с психологическими факторами. Некоторые виды психических расстройств могут вызывать, усиливать и влиять на длительность болевого синдрома. Психогенная боль включается в себя как короткие, так и длительные эпизоды неприятных ощущений, острота которых зависит не столько от физического повреждения (травмы), сколько от эмоционального состояния человека. При этом, ощущения по своей интенсивности ничем не отличаются от боли органической природы (порез, ожог, растяжение и т.д.), они такие же явные и ощущаются абсолютно реалистично, то есть психогенная боль не имеет никакого отношения к симуляции и капризам – это реальная медицинская проблема с серьезными симптомами.
К психогенной боли необходимо отнести и те случаи, когда боль формируется после получения травмы, но интенсивность и длительность неприятных ощущений не соответствуют тяжести травмы. В подобных ситуациях психогенная боль усиливает органическую. Учитывая, что головной мозг (центральная нервная система) отвечает за формирование болевого ощущения, человек, испытывающий на себе влияние стресса, имеет повышенный риск развития психогенной боли. В целом, момент восприятия дискомфортных ощущений очень индивидуален и зависит от характера человека, его медицинской истории, отношения к болезням в целом.
Дополнительные признаки психогенной боли:
- постоянный дискомфорт, несмотря на прием медикаментов (анальгетики из разных групп)
- трудности с описанием локализации, характера и глубины боли
- нелокализованная (диффузная, мигрирующая) боль, которая охватывает большие участки тела
- ухудшение боли в отсутствие прогрессирование какой-то органической патологии
В работе с болевым синдромом очень важно установить верную причину развития дискомфорта, поскольку от этого зависит тактика ведения пациента. В первую очередь необходимо получить консультацию врача-ортопеда (травматолога) и выполнить диагностические мероприятия, необходимые для исключения/подтверждения органической причины боли (рентген, КТ, МРТ). Следующим шагом является консультация врача-психотерапевта. В современных западных клиниках все пациенты с болевым синдромом в обязательном порядке проходят обследование у психотерапевта для оценки их эмоционального состояния. Этот этап принципиально важен, поскольку эмоциональный фон влияет на результат восстановительного лечения, если у пациента болевой синдром сопровождается эмоциональными нарушением, то даже правильное лечения со стороны физического терапевта не принесет ожидаемого улучшения. Кроме того, участие психотерапевта необходимо, чтобы исключить/подтвердить психогенную природы симптомов.
Ожидаемые осложнения, присоединяющиеся к проблеме психогенной боли при отсутствии правильного лечения:
- частое употребление алкоголя
- употребление наркотических веществ
- усталость
- раздражительность
- стремление к изоляции от общества
- нарушение сна
- нарушение памяти
Лечение психогенной боли

Тактика ведения человека с психогенной/хронической болью зависит от длительности существования проблемы, выраженности болевого синдрома, наличия/отсутствия дополнительных психологических проблем и каждый раз разрабатывается индивидуально. Но есть обязательные компоненты терапии – это психотерапия и физическая терапия.

По сути, человек приобретает способность иначе воспринимать свои симптомы, правильно с ними взаимодействовать и постепенно научаться движению без боли.
В некоторых ситуациях (серьезная сопутствующая психологическая проблема, интенсивность неприятных ощущений, нарушение сна) необходимо применение медикаментов. Препаратами выбора для лечения психогенной и хронической боли являются современные антидепрессанты и противотревожные препараты. Лечение назначается курсом в среднем на 4-6 месяцев с постепенной отменой.