Протокол реабилитации при переломе большеберцовой кости после операции
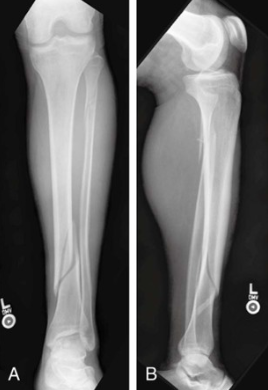
Переломы диафиза большеберцовой кости являются наиболее частыми переломами длинных костей, которые лечат хирурги-ортопеды. Переломы диафиза большеберцовой кости происходят с частотой 26 случаев на 100 000 человек в год. Средний возраст пациентов с переломом диафиза большеберцовой кости составляет примерно 37 лет. В целом существует бимодальное возрастное распределение переломов диафиза большеберцовой кости. Чаще всего переломы диафиза большеберцовой кости возникают у подростков и являются результатом высокоэнергетической травмы.
Другие варианты перелома могут возникать в более позднем возрасте из-за остеопороза. Перелом большеберцовой кости чаще встречаются у мужчин в соотношении примерно 2:1
В целом, переломы большеберцовой кости редко являются результатом спортивной травмы. Большинство переломов большеберцовой кости являются результатом случайных травм, чаще ДТП. Виды спорта с высокой ударной нагрузкой и столкновения, как в футболе, регби и боевых искусствах, — это лишь несколько примеров. Футболисты обычно получают переломы большеберцовой кости от прямого удара, и на их долю приходится до 80% переломов большеберцовой кости, связанных со спортом.
Обычно травма происходит из-за крутящего момента и силы вращения ноги, например, на горных лыжах или в гимнастике. В случае с горными лыжами крепления лыж часто не расстегиваются, и сила вращения вокруг ноги приводит к спиральному перелому большеберцовой кости.
Не существует конкретных анатомических, связанных с развитием или нервно-мышечных факторов, которые предрасполагали бы спортсмена к переломам большеберцовой кости.
Метаболические и патологические состояния костей, такие как остеопения, остеопороз, инфекции и новообразования, могут ухудшать качество кости и предрасполагать спортсменов к переломам в целом.
Внешними факторами, которые могут предрасполагать спортсменов к переломам большеберцовой кости, являются обувь или оборудование, которые не позволяют стопе нормально поворачиваться или вращаться вместе с ногой. Например, было обнаружено, что у лыжников, перенесших перелом, показатели отсоединения креплений после травмы выше, чем у здоровых лыжников, т.е. они несознательно создают профилактику.
Отсутствие надлежащего снаряжения может сделать спортсмена более склонным к переломам от прямого удара. Отсутствие надлежащей защиты голени в футболе также может предрасполагать игроков к переломам и другим травмам.
Высокоэнергетическая травма является основной причиной переломов большеберцовой кости. Обычно это результат прямого воздействия, например, подкат в футболе или удар ногой.
Переломы, возникающие в результате падения, обычно являются результатом вращательных травм, таких как катание на лыжах.
Клинические признаки:
Классические признаки включают боль, отек мягких тканей, грубую деформацию ноги при визуальном осмотре, пальпируемый перелом или даже открытый перелом.
Рентгенограмма костей голени, подтвердит диагноз и позволит классифицировать перелом.
Обычно пациент чувствует и/или слышит «хлопок» или «треск» и сразу же испытывает сильную боль и неспособность выдерживать вес на этой ноге.
Важно установить механизм травмы, поскольку прямые удары могут привести к более значительному повреждению мягких тканей, отеку и повышенному риску развития компартмент-синдрома в дальнейшем.
Травмы в возрасте могут быть связаны с лежащими в их основе внутренними заболеваниями костей, такими как остеопороз, остеопения, инфекция или доброкачественные или злокачественные новообразования.
При физическом обследовании:
- Болезненность при пальпации в месте перелома
- Выраженная деформация при визуальном осмотре
- Значительный отек мягких тканей
- Могут присутствовать повреждения кожи или мягких тканей
Подозрение на возможный компартмент-синдром должно возникнуть при наличии не только боли от пальпации, но и боли при пассивном растяжении голеностопного сустава или пальцев стопы и парестезии, особенно в глубоких и поверхностных зонах малоберцового нерва. Бледность, отсутствие пульса, паралич, похолодание конечностей являются очень серьезными признаками проблемы и требуют экстренного хирургического лечения.
Критерии ведения пациентов без операции:
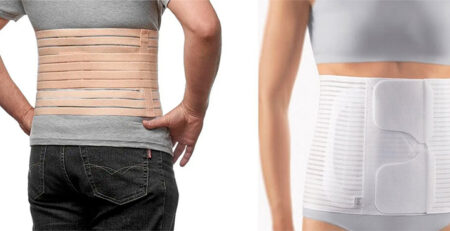
- Гипсовая повязка (желательно пластиковый. Фото ниже)
- Ортез Сармьенто или аналоги (фото ниже)

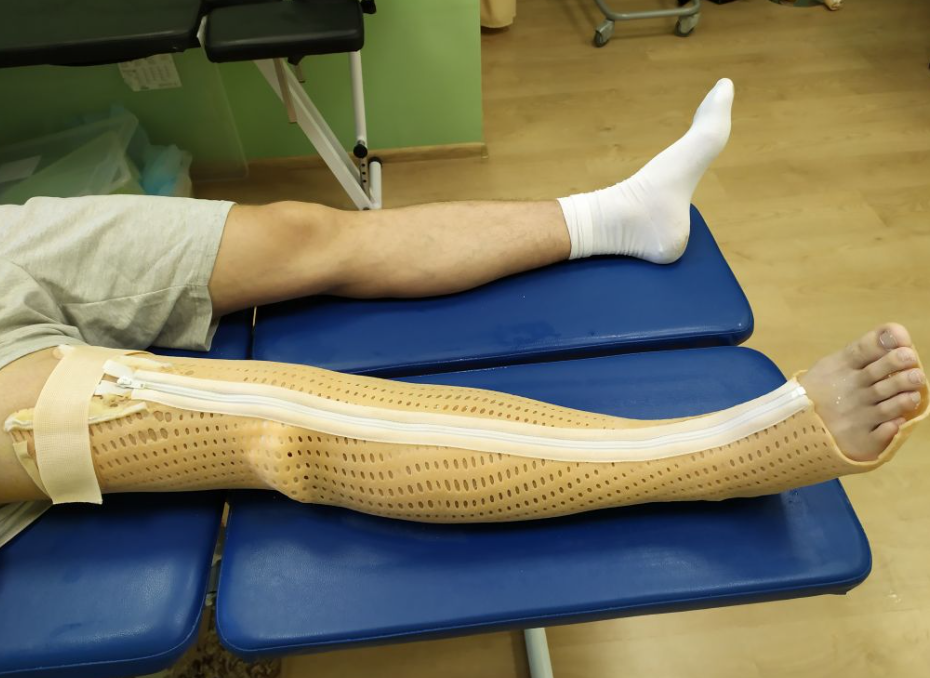 Когда можно Лечить консервативно:
Когда можно Лечить консервативно:
- При укорочении ноги менее 1см
- 5 градусов вальгусного наклона и 0 градусов варусного наклона колена
- Рекурвация колена не более 10 градусов
- Ротация колена 10 градусов внешней ротации, 0 градусов внутренней
- Функциональные ортезы Sarmiento выбираются, в первую очередь, в зависимости от предпочтений пациента и лечащего врача. Большие серии функциональных корсетов демонстрируют отличные показатели заживления и выравнивания у пациентов при правильно подобранном ортезе.
- Пациенты с плохим общим состоянием здоровья, серьезными сопутствующими заболеваниями или низкой двигательной активностью до травмы.
Показания к хирургическому лечению:
- Открытые переломы
- Парез или плегия стопы
- Неспособность достичь приемлемого выравнивания гипсовой повязкой или отрезом
- Желание пациента прооперироваться
- Перелом большеберцовой и малоберцовой кости
- Тяжелые переломы со смещением костных отломков
- Политравма
- Стремление к ранней весовой нагрузке (например у спортсмена)
- Пациенты, которые не могут переносить длительную иммобилизацию гипсовой повязкой
Хирургическое лечение показало более высокую частоту сращения, а также быстрое. Как правило, при хирургическом лечении пациенты могут раньше начинать нагрузку, если используются интрамедуллярные стержни. Поэтому пациенты, которые хотят вернуться к полной весовой нагрузке быстрее являются более подходящими кандидатами на операцию.
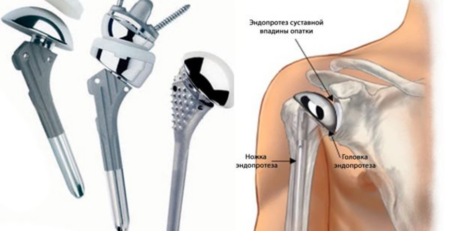
Большинство переломов большеберцовой кости лечат интрамедуллярным стержнем (фото ниже). Более проксимальные или дистальные переломы или переломы с тяжелым размозжением можно лечить открытой репозицией и внутренней фиксацией пластинами и винтами (фото ниже).
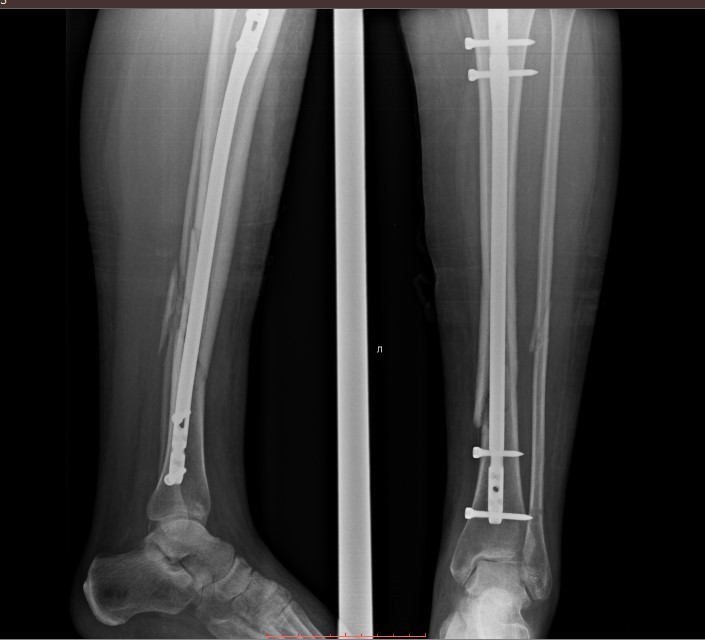
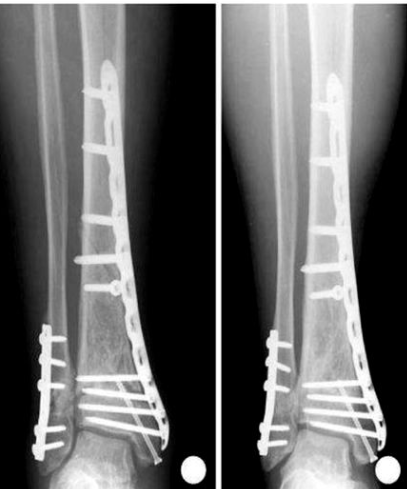
Пациентам, у которых развивается компартмент-синдром, требуется экстренная фасциотомия.
Послеоперационная реабилитация после перелома большеберцовой кости
Целью хирургического лечения является восстановление приемлемой длины и выравнивания костей в переднезадней и латеральной плоскостях. Преимущество хирургического лечения заключается в более низкой частоте неправильного сращения, меньшей частоте осложнений, а также возможность более ранней нагрузки
Факторы, которые могут повлиять на реабилитацию:
- Анестезиологический фактор
При использовании блокады периферических нервов в сочетании с общей анестезией необходимо уделять пристальное внимание послеоперационным обследованиям, чтобы быть уверенным, что не развивается синдром компартмента и нет его признаков
Если используется блокада бедренного нерва, то после операции обязательно используйте коленный ортез, чтобы предотвратить падение из-за слабости четырехглавой мышцы.
- Хирургический фактор
Переломы проксимального и дистального отделов большеберцовой кости лучше лечить открытой репозицией и внутренней фиксацией пластинами и винтами. Использование интрамедуллярного стержня эффективней при переломах средней трети, и это позволяет давать раннюю нагрузку.
Руководящие принципы реабилитации:
- Ранняя нагрузка
- Акцент на амплитуду работы коленного сустава для предотвращения тугоподвижности
- Сохранение диапазона движения голеностопного сустава для профилактики тугоподвижности и улучшению венозного возврата (профилактика тромбозов)
Фаза 1 (0-14 дней после операции)
В соответствии законом Вольфа после хирургического лечения рекомендуется ранняя переносимая нагрузка, чтобы способствовать заживлению костных структур.
Цели:
- Уменьшить боль и отек
- Начать выполнение ранней пасивной мобилизации колена и голеностопа
- Начать раннюю нагрузку
Первоначально после операции можно использовать костыли с частичной нагрузкой, но в течение 2-3 недель перейти к нагрузке без костылей.
В этом периоде:
- Использование холода местно, не менее 5-6 раз в день по 20 минут. (Холодов пакет или что-то из морозилки, предварительно обернув полотенцем).
- Во время отдыха подложить под стопу что-то, так чтобы стопа была выше уровня бедра. Это уменьшает отек. Больше времени проводить в положении лежа с приподнятой ногой, а не сидя с опущенной ногой, это вызывает увеличение отека.
- Использование НПВС по необходимости
- Использование миостимуляции и артромота приветствуется
Техники мануальной терапии:
Мобилизация голеностопного, подтаранного, дистального большеберцового, и надколенника I,II,III степени
Мягкие техники:
Мобилизация мягких тканей и массаж икроножной мышцы и камбаловидной мышц полезны для повышения гибкости и улучшения диапазона движений в голеностопном суставе.
Упражнения:
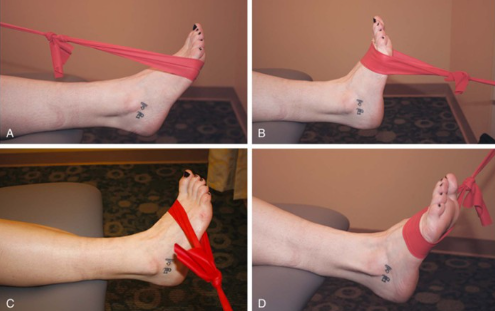
- Круговые движения голеностопом
- Работа стопой с терабендом (в разных направлениях)
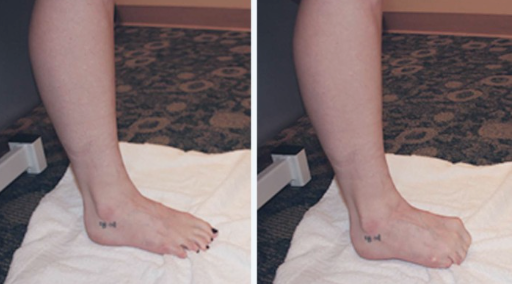
- Скольжение пятки к себе с полотенцем (фото ниже)
- Растяжение икроножной, камбаловидной мышц и задней поверхности бедра
- Заведение стопы под стул сидя по полотенцу
- Укрепление мышц бедра (отведение, сгибание, и др.)
- Ягодичный мост
- Передние и боковые планки
- Четырехсторонняя изометрия голеностопного сустава
- Перемещение веса вперед-назад и из стороны в сторону для повышения устойчивости к нагрузке и для правильной будущей механики походки
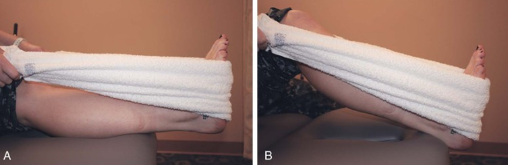
Критерии перехода к следующему периоду:
Пациент способен выполнять упражнения Фазы I без боли и увеличения отека
Фаза II (2-8 недель после операции)
Цели
- Защита конструкции
- Уменьшить боль
- Восстановить полный диапазон движений колена и голеностопа
- Прекратить использование костылей
- Статус полной нагрузки
- Восстановить силу нижних конечностей
Пациент может продолжать пользоваться костылями или прямой тростью, только если демонстрирует анталгическую походку.
Применение холода местно, положения конечности и базовых рекомендаций первой фазы остаются.
Техники мануальной терапии:
- Техники мобилизации I, II, III степени, а также прогрессирование до IV в зависимости от переносимости пациентом
- Мобилизация мягких тканей, как в фазе I
- Мобилизация хирургического рубца
Техники растяжки:
Пациента следует познакомить с растяжкой икроножной и камбаловидной мышцы, если у пациента имеются ограничения в амплитуде движений при тыльном сгибании.
Растяжение следует продолжать до тех пор, пока не будет достигнуто нормальное и симметричное движение как на другой ноге. Растяжка выполняется несколько раз в день (два-три раза), от 30 до 60 секунд за подход.
Так же могут входить:
- Стационарный велосипед
- Усиление стабильности корпуса такие же, как в фазе I, с переходом к водным кардиотренировкам после заживления рубца.
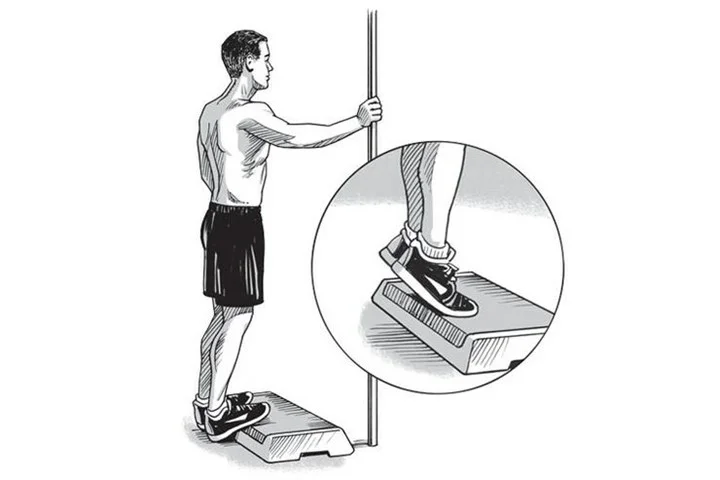
- Эллиптический тренажер или StairClimber(фото ниже) для кардио
- Упражнения для мышц стопы и голени с лентой
- Переход от подъема пятки сидя к подъему пятки стоя на двух ногах, а затем на одной ноге
- Упражнение собирание полотенца пальцами
- Упражнения на баланс сидя или стоя сначала на стабильной платформе, затем на нестабильной
- Начало функциональных упражнений, таких как приседания, выпады (передние/задние/боковые), ходьба по лестнице

Критерии перехода к следующему периоду:
- Упражнения фазы II выполняются без боли или отека
- Ходьба без костылей
- Симметричный объем движений нижних конечностей (колена и голеностопа)
- Сила мышц нижних конечностей 5/5 (симметричная двусторонняя)
- Нормальная и безболезненная походка
- Ходьба по лестнице
- На рентгене видно хорошее заживление костных структур
Фаза III ( 8-16 недель)
Цели:
- Продолжайте улучшать функциональную силу
- Возвращение к полной функциональной деятельности
Применение холода местно, положения конечности и базовых рекомендаций первой фазы по необходимости.
Мануальные техники:
- Мобилизации 2–4 степени подтаранного, дистального большеберцово-малоберцового суставов, среднего отдела стопы и надколенника по мере необходимости.
- Мобилизация мягких тканей и рубца по мере необходимости
Растяжка выполняется ежедневно несколько раз в день (два-три раза), от 30 до 60 секунд за подход, всего 3-4 подхода, перед базовым комплексом упражнений.
Упражнения в бассейне могут включать бег в воде
Эллиптический тренажер или StairClimber для кардио тренировок
Подъемы на носки на двух ногах и на одной
Упражнения с замкнутой кинетической цепью: увеличение нагрузки без усиления боли, например ягодичный мостик на двух ногах, переход на мостик на одной ноге; приседания с несколькими положениями ног и базами опоры, разнонаправленные выпады, становая тяга, прогрессия веса для челночного жима двумя и одной ногой/жим ногами.
Упражнения на равновесие на одной ноге: переход от твердой поверхности к нестабильной поверхности, баланс на BOSU, упражнение «звезда»
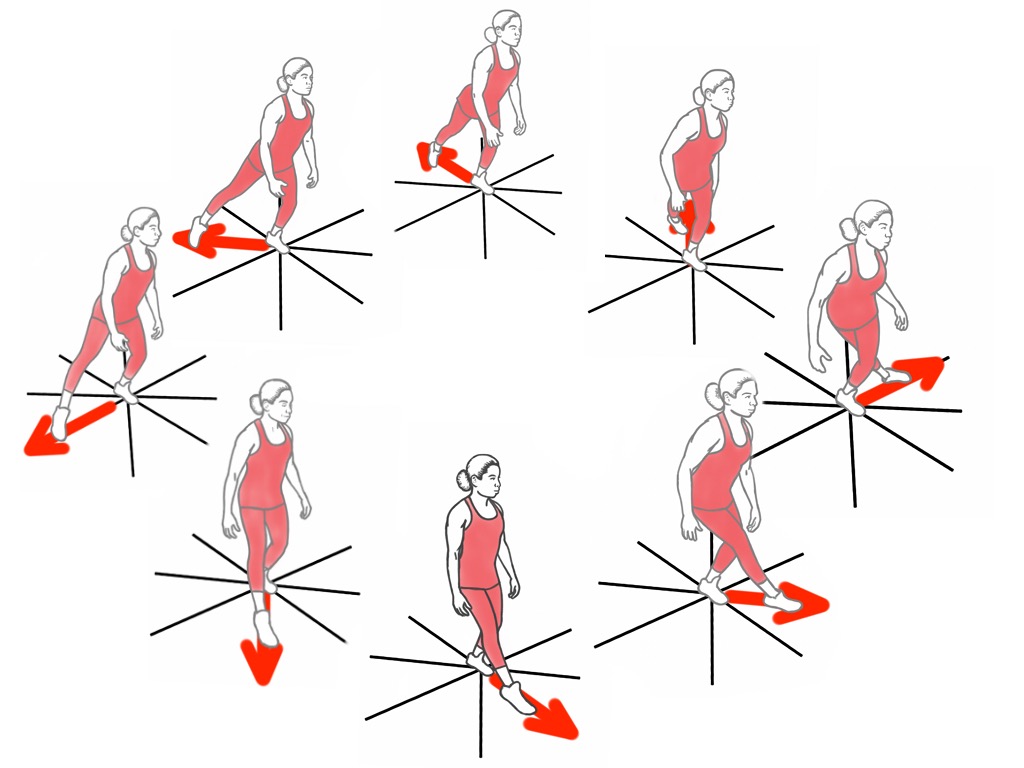 Развитие плиометрики, начиная с прыжков с частичной нагрузкой, иногда можно начинать в бассейне. После спортсмен может перейти к упражнениям с полной нагрузкой, включая прыжки на двух ногах с переходом на одной ноге и прыжки на ящик (степ). Прыжки на ящик могут выполняться для тренировки контроля удара и приземления для правильного поглощения ударов и взрывных моментов в спорте.
Развитие плиометрики, начиная с прыжков с частичной нагрузкой, иногда можно начинать в бассейне. После спортсмен может перейти к упражнениям с полной нагрузкой, включая прыжки на двух ногах с переходом на одной ноге и прыжки на ящик (степ). Прыжки на ящик могут выполняться для тренировки контроля удара и приземления для правильного поглощения ударов и взрывных моментов в спорте.
Бег трусцой
Подсобные спортивные упражнения
Критерии перехода к следующему периоду:
- Упражнения фазы III выполняются без боли и отека
- Симметричная амплитуда нижних конечностей
- Сила мышц нижних конечностей 5/5 (симметричная двусторонняя)
- Симметричная стойка на одной ноге более 60 секунд
- Повторная визуализация на рентгене продолжает показывать хорошее заживление кости
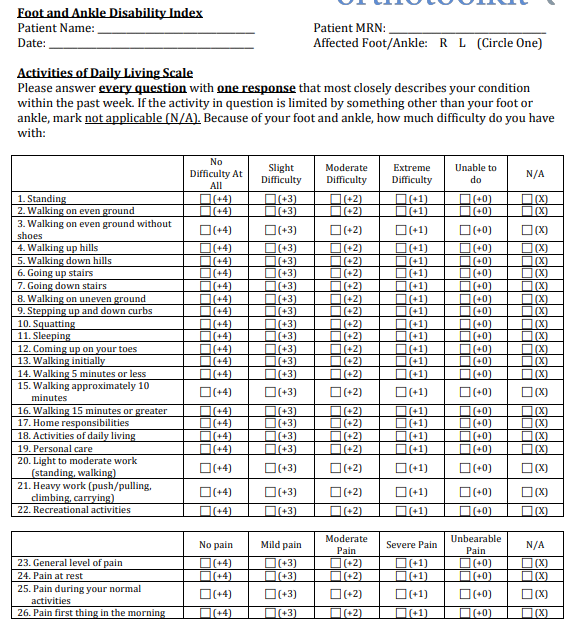
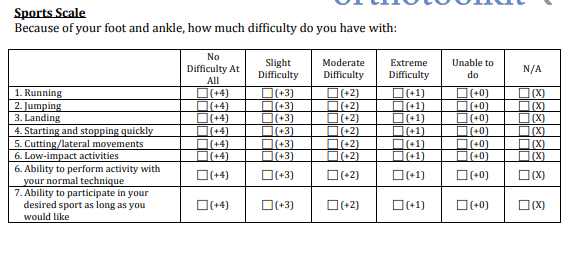
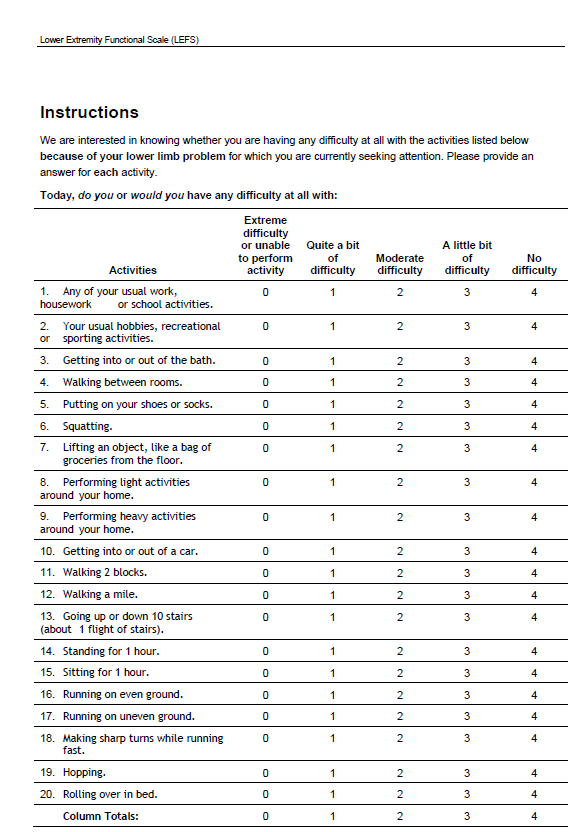
Измерение результатов тестами:
- FADI — (Индекс инвалидности стопы и голеностопного сустава)
- Foot and ankle disability index sport (Индекс инвалидности стопы и голеностопного сустава в спорте)
- LEFS — Lower extremity functional scale (Функциональная шкала нижних конечностей)
Критерии перехода к выписке:
- Выполнение мероприятий Фазы III без боли или отека
- Выполнение специальных упражнений на ловкость и спорт без боли и асимметрии движений
- Прыжковое тесты: поврежденная сторона в пределах 85% от здоровой конечности.
- Бег без асимметрии
Критерии возвращения в спорт:
- Спортсмены не должны испытывать боли и демонстрировать симметричный объем движений и силу
- Симметрия походки и бега, с резкими поворотами и движениями
- Симметрия прыжка и приземления
- Прыжковые тесты без боли и более 90% в сравнении с другой ногой
Послеоперационная реабилитация после пластики перелома большеберцовой кости, общая схема.
| Первые 2 недели | 2-8 недель | 8-16 недель | После 16 недель |
|
|
|
|