Протокол реабилитации при радикулопатии шейного отдела (без операции)
Дегенерация диска является чрезвычайно распространенным явлением, хотя лишь небольшой процент людей с дегенерацией диска нуждается в хирургическом вмешательстве для устранения боли в шее или симптоматической грыжи диска, вызывающей радикулопатию или миелопатию.
В этом смысле, хотя занятия спортом и последующая травма могут ускорить дегенерацию диска, эта травма никоим образом не связана исключительно со спортом.
Конец двадцатых, начало тридцатых годов, средний возраст около 28 лет в серии профессиональных игроков в регби и американский футбол, перенесших операцию по поводу грыжи диска.
Хотя дегенерация диска происходит как у мужчин, так и у женщин, виды спорта, требующие осевой нагрузки, где в литературе описывается грыжа диска и возвращение к игре, в основном играют на профессиональном уровне мужчины (регби, американский футбол).
Подробно про грыжу диска и радикулопатию рассказано в статье ниже. https://rehabscience.ru/radikulopatiya-sheynogo-otdela-posle-hlystovoy-travmy/
Причины радикулопатии
На генетические факторы приходится примерно 70% индивидуальной восприимчивости.
Были предложены многие факторы окружающей среды (профессиональные нагрузки, табак, травматические травмы), которые, вероятно, вносят свой вклад, но в меньшей степени, чем генетика.
Врожденный стеноз может способствовать предрасположенности к радикулопатии или миелопатии, связанной с грыжей диска.
Никакие внешние факторы не были строго доказаны, хотя большая часть защитников в американском футболе и игроков первой линии в регби убедительно свидетельствует о том, что повторяющаяся осевая нагрузка может являться фактором риска. Значительный стеноз шейного отдела может быть противопоказанием к занятиям контактными видами спорта.
Классические находки при обследовании пациента
- Признаки радикулопатии (может проявляться болью в шее, и без, дерматомная боль, парастезии)
- Миотомальная слабость
- Миелопатия (нестабильность походки, признаки радикулопатии и др.)
- Трудности с мелкой моторикой кисти
- Дегенерация диска шейного отдела
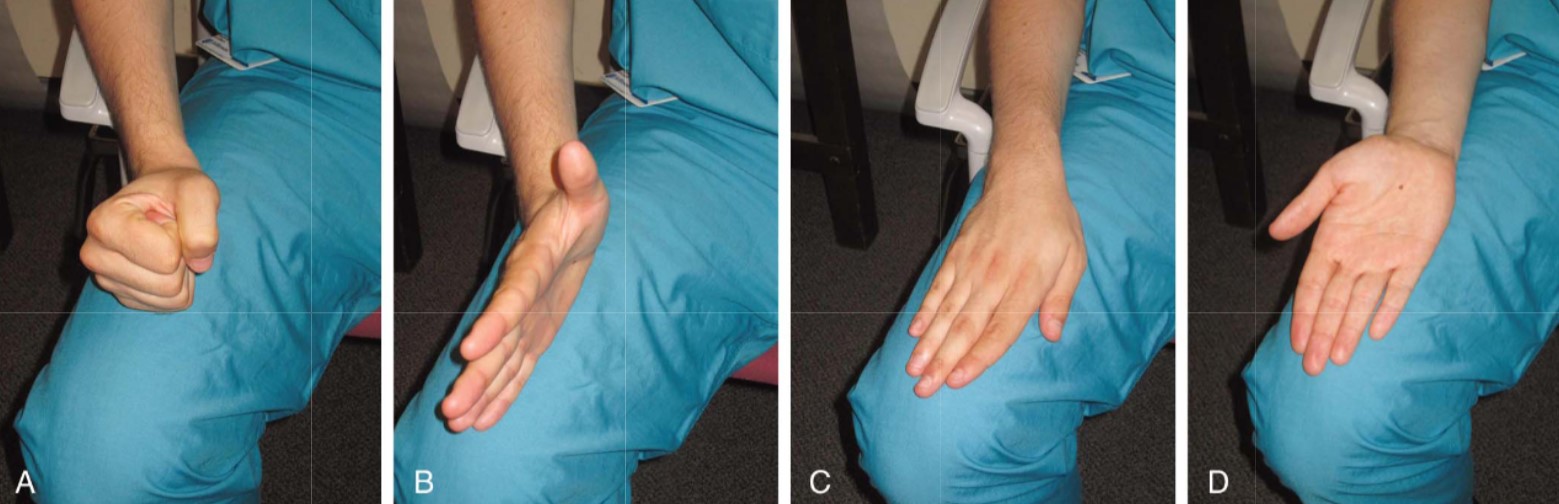
- Часто отсутствуют рефлексы Хоффмана и симптома Бабинского.
Дифференциальный диагноз
- Защемление периферического нерва которые могут имитировать радикулопатию С6-С8
- Неврологические заболевания (БАС, РС и другие)
- Фибромиалгия и миофасциальные боли (триггерные точки около шейного отдела позвоночника)
Базовые принципы неоперативного лечения при радикулопатии
- Снижение активности в раннем периоде
- Прием НПВС
- Использование шейного воротника
- Однократное использование инъекции стероидов
- Управление болью с помощью приемов мануальной терапии (мобилизации шейного отдела) и упражнений.
Преимущество консервативного лечения возрастает, потому что хирургический результат часто не дает желаемого результата и не улучшает качество жизни пациентов. Всегда стоит поддерживать хороший диапазон движений шейного отдела, и избегать длительной иммобилизации в период лечения.
Показания к хирургическому лечению
- Инвалидизирующая боль при неэффективности 3-6 месяцев консервативного лечения
- Прогрессирующий неврологический дефицит
- Молодой пациент
- Осевая боль в шее
Факторы влияющие на выбор лечения
- Боль при радикулопатии часто снижается спонтанно и самостоятельно.
- Хирургическое лечение часто лишает возможности продолжать спортивную карьеру, поэтому это вариант самый последний.
- Пациенты с симптоматической грыжей диска на фоне врожденного стеноза чаще лечатся хирургически.
Принципы реабилитации (лечения) при радикулопатии:
- Уменьшить боль в остром периоде
- Не допускать повторных повреждений региона
- Постепенно увеличивать объем движений шейного отдела
- Возвращение в спорт при отсутствии жалоб
Фаза реабилитации I (0-3 недели)
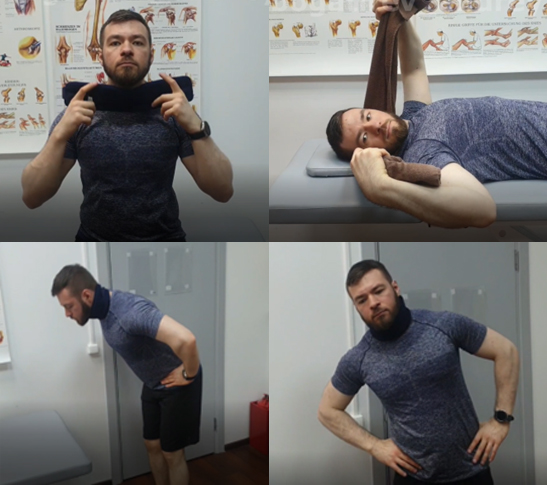
- Использование шейного воротника показано только в первые трое суток от момента начала острого периода, далее на усмотрение физического терапевта, но общим сроком не более 7-10 дней ношения. Длительное ношение воротника удлиняет реабилитационный прогноз, поэтому необходимо сводить к минимуму ношение ортеза.
- Прием НПВС, а также более сильных обезболивающих.
- Диапазон движений шейного отдела в этот период строго без боли.
- Как только острота спадает, можно начинать выполнять пассивные движения головой лежа.
- Могут выполняться тракционные мобилизации шейного отдела, строго без боли.
- Изменение болевого синдрома может за счет местного воздействия холода или тепла, зависит от того, от чего легче пациенту.
- В первой фазе ничего кроме легких пассивных движений, и легких изометрических упражнений.
- Выполнение активных движений верхних конечностей не должно усиливать радикулярную боль.
- Можно вводить легкие постуральные упражнения для стимуляции мышц шеи, как правило со 2 недели от момента острого периода.
Критерии перехода к следующему этапу
- Снижение боли до уровня 5-6 баллов из 10.
- Пациент может выполнить кардиоработу на эллиптическом тренажере от 15 до 30 минут без ухудшения по боли.
Фаза реабилитации II (3-8 недель)
- Обезболивающие по необходимости.
- Могут использоваться любые упражнения на растяжку, пассивные и активные движения головой, но без ухудшения симптомов.
- В случае ухудшения вернуться на предыдущий этап реабилитации.
- Техники мобилизации суставов шейного отдела остаются, для модуляции имеющейся боли, а также сочетание техник мобилизации с боковым наклоном головы, ротацией, сгибанием и разгибанием шеи.
- Массаж, а также местное тепло для мышечного расслабления, а также другие методы по выбору специалиста могут обеспечить временное облегчение мышечного дискомфорта, и мало доказательств того, что эти методы имеют какую-либо долгосрочную пользу.
- Следует расширять программу и вводить тренировку на мышцы лопаток.
- Укрепление и переобучение работы мышц шеи можно начать с упражнений на ретракцию (втягивание) шеи, которые можно выполнять сначала без сопротивления, а затем с сопротивлением, используя утяжелитель или ленту в положении лежа, сидя, стоя.
- Упражнения на верхние конечности можно начинать с легких весов. При условии использования легких весов и стабилизации туловища во время подъема нет никаких ограничений в отношении типа выполняемых подъемов.
- Помните, что прежде чем ставить цель на укрепление мышц, нужно добиться безболезненного диапазона всех физиологических движений.
- К постуральным упражнениям можно добавить PNF терапию путем интеграции изометрических или изотонических упражнений с отягощениями с использованием балансировочного мяча или нестабильной поверхности.
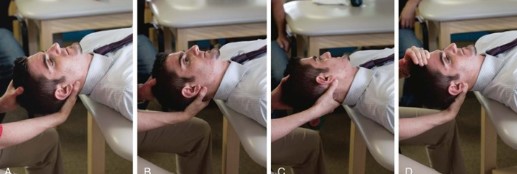

Критерии перехода к следующему этапу
- Полный и безболезненный диапазон движений.
- Отсутствие остаточной радикулярной боли.
Фаза реабилитации III (с 8 недели и далее)
- К данному периоду симптомы должны быть минимальны, по шкале боли на 1-2 балла из 10. Базовые физиологические движения шеи боли не вызывают, боль допускается при оценке дополнительных движений шеи или специфических тестах для шейного отдела.
- Могут быть использованы методы предыдущих периодов, а также включение новых упражнений.
- Основное внимание в Фазе III должно быть уделено укреплению шейной мускулатуры, можно использовать упражнения с открытой кинетической цепью, следует продолжать использовать упражнения для укрепления лопаток, а так же активно тренировать верхний регион, упражнения различаются в зависимости от вида спорта.
- Сила сгибания, разгибания и бокового наклона должна быть увеличена за счет комбинации изометрических, антигравитационных упражнений и упражнений с сопротивлением. Сопротивление может быть обеспечено за счет использования резиновых лент, утяжелителей или ручных методов (на основе PNF). Если увеличение сопротивления приводит к повторяющимся симптомам, количество сопротивления следует уменьшить. Загрузка может быть увеличена по мере переносимости.
- Для спортсменов можно использовать шлемы для тренировки, те которые используются во время игры.
- Игроки, которым для спортивных выступлений требуется ортез, не должны играть, и не существует ортезов, предназначенных для обеспечения сочетания подвижности и стабилизации, которые были бы необходимы во многих видах спорта.
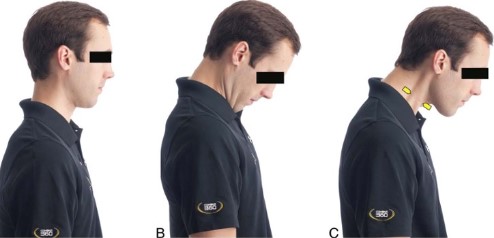
Критерии перехода к продвинутой спортивной подготовке
- Полная амплитуда шейного отдела.
- Отсутствие боли во время нагрузки.
Спортсмен может выполнять все виды деятельности, характерные для данного вида спорта, на полной скорости без боли. Поскольку вклад диапазона движений шейного отдела позвоночника в большинство спортивных действий является косвенным, он должен субъективно оцениваться спортсменом и тренерами, которые наблюдают за игроком во время тренировки на полной скорости.